- AVANT-PROPOS
- A la UNE
- PRESENTATION
- ACTUALITE SCIENTIFIQUE et TECHNOLOGIQUE
- ACTUALITE ARTISTIQUE
- BLOG
- CONSCIENCE
- PLANETE VIVANTE
- SCIENCES
- Sciences et histoire
- Science et politique
- Science/conscience
- Médecine de demain
- Le COVID-19
- COVID-19 - Journal d'une pandémie - 1 -
- COVID-19 - Journal d'une pandémie - 2 -
- COVID-19 - Journal d'une pandémie - 3 -
- COVID-19 - Journal d'une pandémie - 4 -
- COVID-19 - Journal d'une pandémie - 5 -
- COVID-19 - Journal d'une pandémie -6 -
- COVID-19 - Journal d'une pandémie - 7
- COVID-19 - Journal d'une pandémie - 8
- COVID -19 - Journal d'une pandémie - 9
- COVID-19 - Journal d'une pandémie - 10
- COVID-19 - Journal d'une pandemie - 11
- Arts et sciences
- L'homme debout
- Les débuts de la sagesse
- L'épopée scientifique
- Chimie, vivant... une si longue histoire !
- Introduction : 52 choses que je sais d'elle
- Sommaire
- 1 - Premiers pas
- I - A l'origine
- II - De la tetrasomia et l'alchimie à la chimie moderne
- III - al-kimiya
- IV - Alchimie : de l'aube à la fin de la Renaissance
- V - De l'(al)chimie à la chimie : une question de méthode ?
- VI - L'alchimie selon Newton, première partie
- VII - L'alchimie selon Newton, deuxième partie
- 2 - La chimie des Lumières
- XI - Chimie au siècle des Lumières - Introduction
- XII - Chimie au siècle des Lumières- Les affinités électives
- XIII - Diderot et la chimie
- XIV - Diderot - La chimie, pourquoi ?
- XV- Diderot chimiste
- XVI- La chimie et le Rêve de D'Alembert
- 3 - La chimie du vivant
- X - Chimie et Vivant - Introduction
- XIX - La génération spontanée
- XX - Fermentation : duel à 3 !
- XXI - Stéréochimie : clé du Vivant
- XXII - Homochiralité et origine de la vie
- XXIIc - Origine de la vie : état des lieux... provisoire
- XXIIb - Des biopolymères aux premiers organismes vivants
- XXIII- Stéréochimie et activité biologique
- XXIV - Chimie du cerveau - 1- Un cerveau, trois cerveaux, des cerveaux...
- XXV - Chimie du cerveau - 2 - Les neurotransmetteurs, messagers chimiques
- XXVI- Chimie du cerveau -3- Rôle des différents neurotransmetteurs
- XXXIV - Odorat, Odeurs et parfums
- XXXV- Bonnes et mauvaises odeurs
- XXXVI - Chimie et parfums
- XLIII - Chimie et couleur -1- De colore
- XLIV - Chimie et couleur -2- Couleurs végétales
- XLV - Chimie et couleur -3- : chimiothérapie et colorants
- XL- a - ADN, ARN, protéines
- XL- b - Chimie supramoléculaire
- XXXIX- Chimie et Synthetic Biology
- XLVI - Du génome au protéome
- 4 - Chimie et médecine
- VIII - Chimie et médecine : d'Hippocrate à Néron
- IX - Chimie et opium : voyages, voyages !
- XVII- Médecine et Chimie à Montpellier avant la Révolution
- XVIII - Le vitalisme de l'Ecole de Montpellier
- XXIX - Le médicament aujourd'hui
- XXVII - Autour de la sérotonine
- XXVIII - L'ocytocine
- XXX - Chimie, médecine, nanotechnologies
- L - Chimie et dopage -1- La chimie au service du dopage
- LI - Chimie et dopage - 2 - Les outils du chimiste contre le dopage
- XLIX - Image magnétique - 3 - de l'IRM au patient numérique
- 5 - La chimie moderne et ses hommes
- XXXI - Mendeleïev : un tableau de maître !
- XXXII - Mendeleïev : -2- Un chimiste russe au XIXème siècle
- XXXIII - Mendeleïev -3- Le fin mot de l'histoire
- XLI - Paul Sabatier, chimiste languedocien, prix Nobel 1912
- XLII - Victor Grignard, prix Nobel 1912
- XLVII - Image magnétique - 1 - Une histoire de spin
- XLVIII - Image magnétique - 2 - Mais que vient faire le chimiste dans cette galère ?
- 6 - Chimie : bonnes et mauvaises pratiques
- XXXVII- Du mauvais usage de la chimie
- XXXVIII- La chimie passe au vert
- Pour conclure
- Postface - Nylon by DuPont de Nemours
- Nylon... - Part A
- Nylon... - Part B
- Nylon... - Part C
- Nylon... - Part D
- La beauté des mathématiques
- Les sciences vers La Science
- La révolution numérique
- CRISPR-Cas9 : l'édition de gènes
- L'ombre de Frankenstein
- VOIR
- RECHERCHE, CONTACT
Anxiolytiques miracles et drogues dures
" Car c’est en nous que sont les plus cruelles plaines
Où l’on périt de soif près de fausses fontaines.
Et nous allons ainsi, parmi les autres hommes,
Les uns parlant parfois à l’oreille des autres. "
Jules Supervielle, tiré de La Fable du monde (1938)
Qu'est-ce que l'angoisse ?

On peut parler de l'angoisse de 100 façons différentes (en thérapeute - psychologue, psychiatre, psychanalyste -, patient, philosophe, poète... car :
"L'expérience de l'angoisse est indissociable de la condition humaine. On en trouve l'évocation dans le papyrus Kahoun (1900 av. J.C.), dans le Véda (1800-1200), dans le Yi (800) et, surtout, dans l'oeuvre d'Homère. Des Grecs. L'Iliade , tableau de l'héroïsme, contient les premières descriptions des manifestations de l'angoisse : battements du coeur d'Hector, pâleur et poil hérissé de Pâris, frissonnement d'Andromaque. Si le héros éprouve l'angoisse, il doit la surmonter par son courage : elle est une épreuve et un message divin. Homère, pour en parler, n'use que de métaphores ..."
Il y a aussi de nombreux types d'angoisse, c'est donc un sujet très complexe.
Je vais ici en parler en chimiste, ayant commis quelques travaux dans le domaine de ces molécules miracles, qu'il m'est aussi arrivé de consommer comme des millions de Français et des milliards d'êtres humains, les benzodiazépines.
La régulation de l'activité chimique du cerveau

Le corps humain est une extraordinaire machine où, continûment, à tous les niveaux, consciemment ou inconsciemment, la chimie est à l'oeuvre.
Certes la vie n'est pas que cela et sur cette merveilleuse machine nous avons parfois quelque contrôle.
Notre attention se porte ici vers le cerveau, partie du corps humain où quelques familles de molécules participent au fonctionnement de 100 milliards de neurones dont l'activité anime et pilote une extraordinaire usine.
Dans la production, les capacités, les mécanismes d'action, la régulation de ces molécules, surviennent parfois des dérèglements, plus ou moins importants, qui vont, à des degrés divers, altérer notre comportement, notre ressenti, nos réactions vis à vis des aléas de l'existence.
Ces molécules ce sont les neurotransmetteurs dont je parle longuement sur ce site.
Si leur structure chimique est souvent simple, leur mise en oeuvre est très complexe. Elle est aussi très sélective, chaque molécule a une tache bien précise à accomplir.
Voila pourquoi ce n'est que récemment que ces mécanismes ont été mis à jour. La découverte des benzodiazépines (BZD) a eu un rôle capital dans l'élucidation de ces mécanismes.
Ce que l'ont sait moins bien c'est pourquoi ces dysfonctionnements surviennent.
Pourquoi cette angoisse, qui est inhérente à notre condition d'être humain, devient soudain si envahissante qu'elle perturbe notre vie, allant jusqu'à nous submerger et nous faire perdre le sens commun ?
A cette question le chimiste n'a pas de réponse et ce sera aux psy (-chologues, -chanalystes, -chiatres...) d'essayer de trouver la clé et de libérer son patient de ce fardeau.
En attendant les anxiolytiques apportent un apaisement immédiat qui doit permettre de passer un cap douloureux. Voila pourquoi l'arrivée des benzodiazépines en 1950 a provoqué un grand enthousiasme dans la communauté scientifique et de grands espoirs chez les patients.

Les structures cérébrales impliquées dans la genèse de la symptomatologie anxieuse sont nombreuses : le cortex, le système limbique, la formation réticulée, le locus coeruleus, les noyaux du raphé et l'hypothalamus.
Selon les différents types d'angoisse (d'anxiété) ces zones sont plus ou moins impliquées, notamment via l'activité de neurones spécialisés qui assurent la régulation de l'activité chimique du cerveau.
ROLE DES DIFFERENTS NEUROTRANSMETTEURS
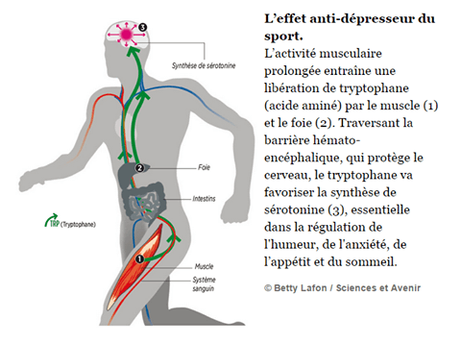
Les chercheurs ont démontré qu’il existe un lien entre l’angoisse et une régulation inadéquate de divers neurotransmetteurs - les messagers chimiques du cerveau - qui transmettent les signaux entre les cellules. Trois principaux neurotransmetteurs ont une incidence sur l’angoisse : la sérotonine, la noradrénaline et l’acide gammaaminobutyrique (GABA).
Le GABA favorise la relaxation et le sommeil et contribue à l'apaisement. Les benzodiazépines (BZD) accroissent l’activité du GABA et produisent des effets calmants, ce sont des anxiolytiques majeurs.
NB : Les antidépresseurs de type ISRS - inhibiteur de la recapture de la sérotonine - comme le Prozac, ou les inhibiteurs de la recapture de la sérotonine et de la noradrénaline IRSN, comme l'Effexor. ont un effet sur les troubles anxieux généralisés et provoquent moins de problèmes d'accoutumance que les BZD. Par contre ils sont plus long à agir.
Récepteurs des benzodiazépines

Le GABA est une molécule très simple, un aminoacide à 4 atomes de carbone, appelé acide gamma amino butyrique.
In vivo, le GABA résulte d'une décarboxylation enzymatique de l'acide glutamique (ou plutôt de son sel, le glutamate).
Le glutamate et le GABA sont deux neurotransmetteurs, mais le premier est un neuroexcitateur et le second un inhibiteur (il va limiter l'excitation d'un neurone).
L'équilibre entre ces deux modes d'action est fondamental.
Le GABA est de loin le neuromodulateur le plus répandu : il serait présent dans plus du tiers des synapses de notre cerveau.
Pour que le GABA délivre son message, il a besoin de récepteurs. Il existe deux types principaux de récepteurs à GABA : A et B.
Les canaux récepteurs A sont ceux qui nous intéressent ici. Ils agissent comme des canaux ioniques.
Le GABA et ses récepteurs

La neurotransmission inhibitrice rapide dans le cerveau est principalement modulée par le neurotransmetteur GABA (acide γ-aminobutyrique) - dont j'ai beaucoup parlé (voir ci-dessus) - et sa cible synaptique, le récepteur GABA de type A.
Le dysfonctionnement de ce récepteur entraîne des troubles neurologiques et des maladies mentales, dont l'épilepsie, l'anxiété et l'insomnie.
Ce récepteur est une cible de choix pour les anxiolytiques comme les benzodiazépines (voir plus loin), mais aussi les barbituriques, les anesthésiques et l'alcool (éthanol).
La localisation et la connaissance de la structure des récepteurs sont fondamentales dans la détermination des mécanismes d'action des molécules bioactives.
Des chercheurs de l'Université du Texas (Dallas) viennent de publier dans la revue Nature les structures, vues en microscopie cryogénique à haute résolution (voir ci-après), du récepteur humain α1β2γ2 GABA A, - isoforme prédominant dans le cerveau adulte- au sein du complexe avec le flumazénil, antagoniste des benzodiazépines (diazepam, alprazolam), utilisé en première intention dans le traitement du surdosage avec ces anxiolytiques.
Ce travail fournit un modèle pour comprendre la modulation de ces récepteurs par le GABA et les benzodiazépines. Il permet de proposer une approche rationnelle de leur ciblage thérapeutique et donc - à terme - de mieux traiter les troubles neurologiques et la maladie mentale.
Le cerveau sous nos yeux
Les fantastiques progrès de l'imagerie des macromolécules biologiques

Les extraordinaires progrès de l'imagerie destinée à l'analyse d'échantillons biologiques, permet aujourd'hui de pénétrer les secrets les plus discrets du fonctionnement du vivant.
J'ai souvent évoqué les nouvelles techniques non invasives d'IRM, RX, échographie.... appliquées aux molécules du vivant.
Les RX donnent également de magnifiques clichés qui, cependant, nécessitent une cristallisation susceptible d'endommager des macromolécules comme les protéines.
Le prix Nobel de chimie 2017, décerné à Jacques Dubochet, Joachim Frank et Richard Henderson, a consacré la cryo-microscopie électronique capable de fournir des résultats similaires, voire supérieurs, à ceux de la cristallographie aux rayons X, sans en avoir les inconvénients.
Elle permet d’effectuer des études structurales de complexes macromoléculaires biologiques dans un milieu tampon, proche des conditions physiologiques, sans colorant ou fixateur et évidement à très basse température.
L'influx nerveux

Ce que l'on appelle influx nerveux est un potentiel d'action. Le potentiel de repos est l'équilibre qui résulte de la répartition d'ions de part et d'autre de la membrane. Ce potentiel de repos est d'environ - 70 millivolts.
Il sera modifié par le passage de l'influx nerveux.
Il existe au niveau des synapses des canaux ioniques - des tunnels- qui traversent la membrane et par lesquels des ions entrent et sortent du neurone.
Ces canaux sont sélectifs, ils ne laissent passer que certains ions et ne restent pas constamment ouverts. Les ions portent des charges électriques positives (Na+, K+, Ca++) ou négatives (Cl-).
La fixation du GABA sur son site de reconnaissance provoque l’ouverture d’un canal « chlore » en laissant passer des ions négatifs : les ions chlorures Cl-, ce qui induit une hyperpolarisation . Le potentiel de la membrane va passer de -70 mV à une valeur encore plus négative, ce qui interdit l'activation de ce neurone qui ne peut plus être dépolarisé : c'est l'inhibition.
Remarque : le glutamate va provoquer le passage des ions positifs (Na+, K+, Ca++) et donc une dépolarisation : c'est un effet excitateur.
GABA → récepteur GABAA → entrée de Cl- → hyperpolarisation → diminution du potentiel d'action = INHIBITION
GLUTAMATE → récepteurs→ entrée de Na+, K+, Ca++ → dépolarisation → augmentation du potentiel d'action = EXCITATION
J'ai dit plus haut que le GABA était issu du glutamate. On comprend donc combien l'équilibre entre ces deux neurotransmetteurs est fondamental.

Certaines molécules exogènes peuvent se fixer sur le récepteur GABA A en d'autres endroits que le GABA, c'est le cas des barbituriques, de certains stéroïdes, de l'alcool et... des benzodiazépines.
Ces substances agissent de manière allostérique avec les sites récepteurs au GABA. C'est à dire que,la fixation d'une molécule effectrice positive favorisera l'ouverture du canal.
Ainsi les BZD se lient à un récepteur proche des sites de liaison au GABA, améliorant en fait l'affinité de ces sites pour le GABA.
Les BZD sont le potentialisateur le plus puissant de la perméabilité au chlore donc de la puissance inhibitrice du GABA.
De plus elles sont rapidement absorbées dans le tube digestif et métabolisées.
Voila pourquoi les benzodiazépines sont les substances anxiolytiques les plus utilisées : en raison d'une efficacité symptomatique rapide et d'une faible toxicité immédiate.
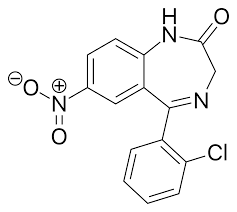
Quelques 1,4-benzodiazépines

Même si le Librium, historiquement la première BZD, n'a pas tout à fait cette structure (voir ci-dessous), le squelette typique des principales benzodiazépines est celui représenté ci-contre :
- un système bicyclique benzodiazépine (à gauche) : un noyau benzénique accolé à un cycle à sept chaînons incluant deux atomes d'azote en position 1,4 (cycle diazépine), substitué en position 5 par un autre cycle benzénique. L'atome X est un halogène (chlore, brome ou fluor).
C'est la structure du diazépam (Valium) qui a servi de référence aux chercheurs. Les premières modulations de propriétés ont été obtenues en modifiant la nature des différents substituants R. Ensuite d'autres cycles ont été accolés au noyau benzodiazépine, comme l'hétérocycle triazole.
Ci-dessous, de gauche à droite : Librium, Valium, Halcion, Lexomil, Rivotril, Xanax.
Leo Sternbach et l'avènement des benzodiazépines
Avant les benzodiazépines

L'avènement des psychotropes ne date pas d'hier !
Des cultures de pavot somnifère ont été localisées à proximité de villages du néolithique !
Mieux, au paléolithique des chasseurs utilisaient des préparations de plantes psychotropes.
L'opium tournait déjà la tête des Sumériens, il y a 3000 ans.
De l'anxiété sourde à la panique, depuis que l'homme voit mourir ses semblables, inconsciemment ou pas, il a peur.
Jusqu'à la fin du XVIIIème siècle les plantes psychotropes ont donc connu quelques succès sur cette planète.
Au XIXème siècle, avec la chimie, on passe aux choses sérieuses. Justus von Liebig synthétise l'hydrate de choral (redoutable !) dès 1832. Des principes actifs de plantes sont isolés.
Dès le premiers tiers du XXème siècle les barbituriques, somnifères puissants et soit-disant «plus sûrs», occupent le terrain ; ils feront passer de vis à trépas nombre de mélancoliques !
La découverte de la chlorpromazine signe l'avènement de la psychopharmacologie et les phénothiazines sont la plus ancienne famille d’antipsychotiques disponible. C'est le célèbre professeur Henri Laborit ("Mon oncle d'Amérique") qui a mis en évidence les effets neuroleptiques de la molécule. Ses effets étaient suffisamment violents pour que l'on évoque à l'endroit de leur utilisation, "une lobotomie chimique".
Ce n'est qu'avec l'arrivée des benzodiazépines que l'on tint enfin des "tranquillisants" un peu plus présentables.
On doit ce succès à Leo H Sternbach et aux laboratoires Hoffmann-La Roche. Nous sommes en 1958, il y a exactement 60 ans.
Depuis quelques milliards de comprimés ont meublé les armoires à pharmacie. La France est très bien placée au niveau de la consommation. Chez nous Xanax et Lexomil font un... tabac.
La découverte des benzodiazépines
A l'orée des années 50, les médecins prennent conscience des ravages provoqués par angoisse, anxiété, dépression, maux jusque là apanages - disait-on- de quelques artistes, poètes ou midinettes.
L'industrie pharmaceutique met alors de gros moyens pour trouver des psychotropes plus efficaces, moins addictifs et surtout moins dangereux que les barbituriques, opiacées et autres drogues dures.
En 1954, chez Hoffmann-La Roche, Leo Sternbach, désormais chercheur dans le laboratoire du New Jersey, est lancé sur le sujet. Il décide de tester une série de dérivés de la famille des benzoheptoxdiazines ( qui se révélèrent être en fait des quinazolines 3-oxyde) sur lesquelles il avait travaillé 20 ans auparavant en Pologne.
Aucune activité biologique n'est identifiée.
Un peu plus tard, pour réaliser une extension de cycle, il traite un de ces dérivés avec de la méthylamine, il obtient une belle poudre cristalline blanche qu'il oublie sur une étagère, c'est le chlordiazépoxyde.
Dix-huit mois plus tard, en 1957, ce composé est retrouvé et testé. Il présente un fort effet sur le système nerveux central (SNC). En 1960, La Food & Drug Administration valide le chlordiazépoxide, sous le nom commercial de Librium, comme tranquillisant, efficace pour soulager l'anxiété, traiter l'insomnie, les spasmes musculaires, sevrer les alcooliques et prévenir les crises d'épilepsie.
En 1963 le diazepam (Valium) prend le relais du Librium ; 25 ans plus tard, près de 3 milliards de comprimés de Valium auront été fabriqués. En 1981, le Xanax (10 fois plus actif que le Valium annonce-t'on) entre en scène, c'est actuellement la BZD la plus prescrite parmi la trentaine présente sur le marché.
Leo Sternbach, encore un immigrant européen qui fait la fortune de l'Amérique

Il fut des époques où l'oncle Sam ouvrait largement les bras aux persécutés du monde entier. Ces vagues succesives de migrations firent sa richesse.
Le déferlement de l'antisémitisme en Europe en général, l'abomination nazie en particulier, amenèrent outre-atlantique de brillants esprits, des ingénieurs, des chercheurs, formés dans les meilleures universités européennes.
VOIR : L'histoire de la première BOMBE ATOMIQUE
C'est aussi l'histoire de Leo H Sternbach, "l'inventeur" des benzodiazépines, né à Opatija (aujourd'hui en Croatie) d'un père juif polonais et d'une mère juive hongroise. Le genre de "météques" particulièrement honni des amis d'Hitler.
Son père, qui tenait une pharmacie, dut partir sur les routes de l'exil avec l'effondrement de l'empire austro-hongrois, à l'issue de la grande guerre. On le retrouve en Autriche puis à Cracovie en 1928. Leo a un cursus scolaire chaotique, grâce à son père il réussit à faire des études de pharmacie, normalement interdites aux juifs. Il poursuit avec un doctorat de chimie organique qu'il soutient en 1931 à Cracovie. Coup de chance, lors d'un séjour à Vienne en 1937, il rencontre le grand chimiste et futur prix Nobel, Leopold Ruzicka, qui l'invite à rejoindre son groupe de recherche au sein de la prestigieuse Ecole Polytechnique de Zurich (ETH Zurich).
En 1939 les panzers divisions déferlent sur l'Europe de l'Est, la chasse aux juifs suit. Même si la Suisse est épargnée par les violences, l'antisémitisme affecte le petit pays, y compris Zurich. En 1940, Sternbach rejoint le grand laboratoire pharmaceutique Roche, à Bâle. Cependant l'équipe dirigeante de Roche, inquiète de la tournure de la guerre, se réfugie aux USA, sur le site de Nutley.
En 1941, l'armée allemande est sur le point de remporter la guerre. Leo décide de rejoindre les USA, il fuit la Suisse et rejoint Lisbonne via la zone libre en France et l'Espagne. Il embarque pour New-York le 21 juin 1941, le jour même où Hitler a la fâcheuse idée d'envahir l'URSS.
Roche, qui se flatte de l'avoir aidé à fuir, l'accueille à bras ouverts.
Leo H Sternbach : The Benzodiazepine Story
Dépendance aux benzodiazépines

Les benzodiazépines ont succédé aux barbituriques (gardénal, pentobarbital...) qui présentaient deux inconvénients majeurs :
- toxicité élevée à court terme, les surdosages pouvaient être fatal (taux de suicide élevé),
- forte accoutumance qui rendait le sevrage difficile.
Sur ces deux points, les BZD semblaient avoir un net avantage.
En fait on s'est rendu compte, après une vingtaine d'années de prescription, que ces molécules avaient un potentiel de pharmacodépendance assez redoutable qui doit justifier le respect rigoureux de la durée globale du traitement qui ne doit pas excéder 3 mois, avec une période de réduction de la posologie.
En cas d'abus à long terme, les effets secondaires peuvent être graves et entraîner des lésions cérébrales permanentes sous la forme d'une altération de la mémoire et de troubles dissociatifs.
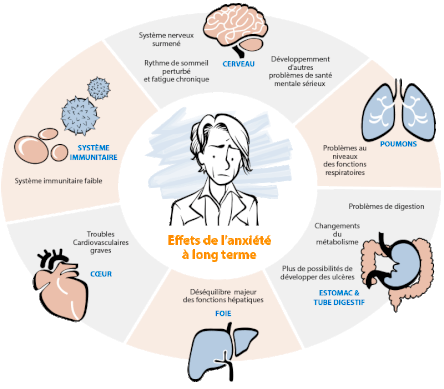
La très large diffusion des BZD est aujourd'hui très préoccupante car on voit sur les études réalisées aux USA (ci-contre) et en Grande-Bretagne (ci-dessous) le potentiel de nuisance pour la santé publique qu'elles représentent.
NB : On notera sur ces diagrammes la bien plus faible dangerosité du cannabis qui est très loin derrière l'alcool, le tabac et les benzodiazépines. Ceci devrait être un argument majeur pour la mise en vente libre qui porterait un sérieux coup au trafic de drogue.
La peste soit de la politique et des politiciens...
Pourquoi la dépendance ?

Le cerveau s'adapte à l'utilisation répétée des BZD, en réduisant le nombre de récepteurs GABA A. Cela signifie qu'il faudra une dose plus forte pour avoir les mêmes effets . D'un autre côté la sensibilité réduite du cerveau au GABA implique que les patients se sentiront beaucoup moins bien s'ils n'utilisent pas le médicament.
C'est ce qu'on appelle la «dépendance» et c'est ce qui provoque les syndromes de sevrage.
Succès... et conséquences
Leo Sternbach et les benzodiazépines ont fait la fortune du laboratoire Hofmann- La-Roche.
Le chercheur a signé à lui seul 240 brevets. Outre de nombreuses BZD, on lui doit la synthèse de la biotine (une vitamine), d' antispasmodiques comme le Quarzan et le Librax (Librium + bromure de clidinium), utilisés pour traiter les ulcères gastro-duodénaux.
En 1973, à sa retraite, 20% des brevets de Roche portaient la signature de L H Sternbach.
La poule aux oeufs d'or de ce laboratoire est décédé en 2005, à 97 ans... sans jamais avoir eu recours aux benzodiazépines : sa femme le lui avait interdit
Il nous a légué un excellent médicament, irremplaçable dans les cas d'urgence, de crises de panique, d'angoisse généralisée... quand il ne suffit plus de marcher 30 minutes par jour ou de consommer les tisanes de grand-mère pour sortir du fond du trou.
En tout cas bien supérieur à tout ce qui existait avant, moins dangereux que l'alcool et toutes les drogues dures, cocaïne, crack et héroïne qui font des ravages dans la jeunesse.
Malheureusement les BZD font l'objet de mésusages massifs, de prescriptions abusives et continues, alors que l'on connaît parfaitement les effets addictifs et les difficultés du sevrage, les effets secondaires (*).
Ainsi va la science, le chercheur cherche, parfois trouve... les hommes disposent.
(*) Alors que leur durée de prescription est limitée à 4 semaines pour les BZD hypnotiques et jusqu’à 12 semaines pour les BZD anxiolytiques (voir tableau ci-après), il est observé que les recommandations d’utilisation de ces médicaments ne sont pas toujours respectées et que leur consommation peut s’étendre sur plusieurs mois, voire plusieurs années (1, 2). Or, au-delà de 28 jours, l’efficacité est incertaine, les risques d’effets délétères augmentent (somnolence diurne, troubles de la mémoire, chutes, accidents, etc.) ainsi que celui de dépendance.
Pour le sommeil : En juillet 2014, face à l’effet faible des benzodiazépines sur le sommeil, la Commission de la Transparence (CT) a positionné au plus bas niveau d’intérêt les benzodiazépines hypnotiques et produits apparentés : estazolam (NUCTALON), loprazolam (HAVLANE), lormétazépam (NOCTAMIDE), nitrazépam (MOGADON), témazépam (NORMISON), zolpidem (STILNOX), zopiclone (IMOVANE) et leurs génériques, dans le cadre de la prise en charge des troubles sévères du sommeil. La Haute Autorité de Santé (HAS) s’est positionnée contre le renouvellement systématique des prescriptions d’hypnotiques. Devant toute insomnie autre qu’occasionnelle, la HAS recommande que les règles d’hygiène du sommeil soient observées. De plus, en cas de nécessité, le recours aux thérapies cognitivo-comportementales devrait être favorisé en première intention.